- 足球比分网
- 診療科?センター?部門
- 診療科
- 脳神経外科
- 脳動脈バイパス術
脳動脈バイパス術
脳動脈バイパス術の適応と応用 —安全で確実なバイパス術—
はじめに
脳梗塞、もやもや病、アテローム血栓症、心原性脳塞栓などの患者さんで、内頸動脈高度狭窄/閉塞、あるいは中大脳動脈狭窄/閉塞では、その狭窄/閉塞部位よりも末梢側の脳血管の血流が少ないため脳虚血状態であり、この部位の血流障害が更に加わると脳梗塞になります。脳梗塞になるかどうかのギリギリの血流状態(ペナンブラ)が存在している患者さんでは、脳梗塞を予防するため脳血流を増やすバイパス術が有用です。STA-MCAバイパス(superficial temporal artery to middle cerebral artery bypass)術(EC-ICバイパス)では前頭葉側と側頭葉側のそれぞれ1本ずつ、計2本の血管を吻合します。また、他部位のバイパス術(後頭蓋のOA(後頭動脈)とPICA(後下小脳動脈)のバイパス術など)では1本の血管を吻合します。
症状について
脳の局在により神経機能が分かれていますので、脳の血流障害が生じた部位の症状が出現します。一般的な症状は手足の脱力や呂律が回らない、めまいや意識がなくなる、視野欠損(見えにくくなる)などの神経症状が出現することがあります(症状が出現しない潜在性の患者さんもいます)。症状が出現する原因、あるいは現在の病状の評価を精査する必要があります。検査について
頭部MRI/MRA、頭部CT(3DCTA)、脳SPECT(脳血流シンチ)、頸部頸動脈超音波、DSA(脳血管撮影)などの頭頚部血管精査と脳血流の評価が必要です。予防と治療について
日常生活ではこまめに水分摂取することが重要です。内科的治療では抗血小板剤の内服を継続しつつ経過を診る場合もありますが、新たに脳梗塞を生じる可能性が高いと考えられる患者さん(脳循環予備能の低下や症状の再発や進行など)では外科的治療であるバイパス術をおすすめしています。(脳梗塞急性期の症例に対しても脳梗塞の進行を予防する目的にバイパス術を行うことがあります)症例
症例:一過性の右上下肢麻痺を発症し、MRAで主幹動脈閉塞が疑われSPECTや脳血管撮影(DSA)などの精査を施行しました。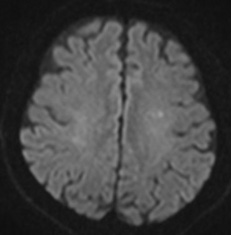 【画像1】
【画像1】頭部 MRI:左大脳半球に小さい新鮮な脳梗塞を認めます。
 【画像2】
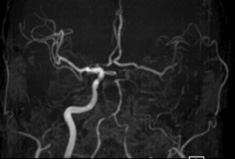
【画像2】頭部MRA:左内頸動脈から左中大脳動脈(MCA)にかけての描出が不明瞭です。
 【画像3】
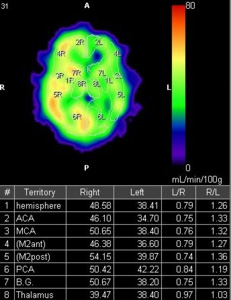
【画像3】SPECT(脳血流シンチ):左大脳半球の血流が対側と比較し20-30%低下しています。
 【画像4】
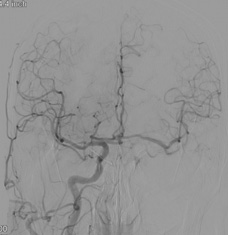
【画像4】DSA(右総頸動脈造影):右内頸動脈の血流が前交通動脈を介し、左大脳半球へ遅れて造影される血流が確認できます。
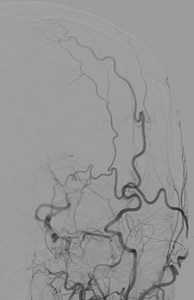 【画像5】
【画像5】DSA(左総頸動脈造影):左内頚動脈から左中大脳動脈(MCA)の描出は不明瞭ですが、皮膚の浅側頭動脈(STA)が良好に確認できます。
当院でのバイパス術の適応
SPECT検査で安静時の脳血流が対側より80%未満、かつ、負荷時の脳血流シンチで循環予備能が10%未満の場合、脳梗塞出現の可能性が高いと考えバイパス術を考えます(StageII)。その他、進行性に症状悪化している脳血流障害性疾患の患者でも、バイパス術を積極的におすすめしています。また、脳動脈瘤治療に際し脳循環血流の確保が必要な症例などでは補助的なバイパス術を行うこともあります。当院での安全で確実なバイパス手術の方法
バイパス術は頭皮を栄養している浅側頭動脈(STA)の血流を頭蓋内の中大脳動脈(MCA)に吻合し、頭蓋内の血流を増加させる方法です(STA-MCAバイパス術(EC-ICバイパス))。① まず、皮下組織内のSTAを剥離し露出します。
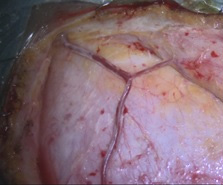 【画像6】
【画像6】術中写真:浅側頭動脈(STA)を露出しているところです。
② 次に開頭し硬膜を切開し脳表面近くに存在する中大脳動脈(MCA)に吻合します。吻合は10-0ナイロン(髪の毛よりも細い針付きの糸)を使用して10-16針縫合します。(一針一針確認しながら確実に吻合していますので、血流不全にならないようにしています)
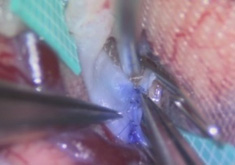 【画像7】
【画像7】術中写真(吻合部):血管壁同士を確認し針をかけ、針が通っている血管壁を再度確認します。(確実な確認が重要です)
③ 血管吻合(バイパス)後にIndocianin green(ICG)とドップラー血流計を用いて浅側頭動脈(STA)から中大脳動脈(MCA)へ向かう血流を確認します。
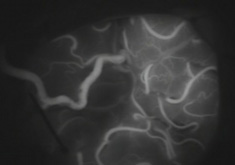 【画像8】
【画像8】術中写真(ICG):良好な血流(白色)が浅側頭動脈(STA)から脳表血管(MCA)に流れていることが確認できました。
術後の画像評価:MR/DSA/SPECT
手術後はバイパスした血管がきちんと流れているかを頭部MRI/MRAやDSAで確認します。また、過灌流(脳への血流が流れすぎ)も脳SPECTで確認します。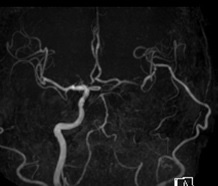 【画像9】
【画像9】術後のMRA:術前MRAと比較し左STAと左MCAと良好な血管吻合が確認できます。
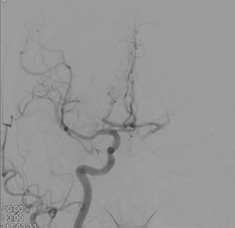
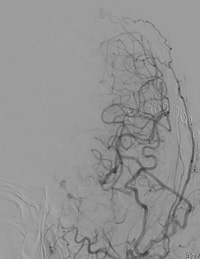
DSA(脳血管撮影):右側からの前交通動脈を介した左側への血流は減少し、左浅側頭動脈(STA)から脳表血管(MCA)に良好な血流が入っているのが確認できます。
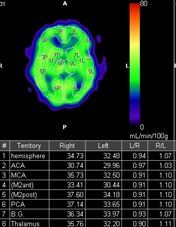 【画像12】
【画像12】SPECT:術前と比較し左大脳半球の血流が改善しているのが確認できます。また、バイパスした左側の過灌流(流れすぎ)がないことも確認できます。
バイパス術後の経過
バイパス手術は脳梗塞の発症予防のための手術として知られていますが、手術後に症状が改善する症例も多く、潜在性の症状が存在していたためか術前よりも視力改善や発語改善される方が多くいらっしゃいます。2012年6~12月→10例(急性期3例)で、うち1例はOA-PICA バイパス:18本吻合し良好な血流を確認しています。バイパス術後に新しい脳梗塞が出現した症例はありませんでした。
2013年1月~12月→34例(急性期8例)にバイパス術を施行しており、うち3例はOA-PICAバイパス、3例でEC(外頸動脈)-MCAのhigh flow バイパス術を行いました。
:計61本の血管を吻合し、全ての症例で良好なバイパス血流を認めています。
ただし、もやもや病の患者さんで晩期に間接吻合からの血流が増え、STA-MCAを直接バイパスした血管が閉塞した症例が1例存在しておりますが、間接吻合からの血流が良好で症状の出現なく経過順調です。
?晩期の閉塞も含めたバイパス術の開存率は96.5%でしたが、この症例以外で2本ともバイパスが閉塞した症例はありませんでした。
周術期合併症
周術期合併症:悪化1例(急性心筋梗塞mRS6)→1/43(2.3%):IC閉塞症例
症候性過灌流2例(mRS0で退院)→2/43(4.7%):IC閉塞/高度狭窄の2例
頭皮の癒合不全0例
創部感染1例(消毒で改善):もやもや病
今後の展望
今後も、安全で確実なバイパス手術を行い、一人でも多くの患者さんの脳梗塞の予防ができるように努めます。指名医師
 杉山 達也(すぎやま たつや):外来は月曜日午後ですので、指名してください。
杉山 達也(すぎやま たつや):外来は月曜日午後ですので、指名してください。上記にあるような症状がある方は当院脳神経外科外来を受診してください。
また、MRやCTなどで血管狭窄を疑う患者さんは精査目的のみの受診も歓迎です。
総合受付:03-3784-8400
それぞれの患者さんにとって一番良い治療の方法の情報提示ができるよう努めています。
また、当院では毎朝のカンファレンスで手術の適応を含め十分に検討し、安全で確実な治療を行っています。